約20年で現場の医師が驚くほど 日本の病院で頻発している薬剤耐性菌 -感染症専門医が最新データを読み解く-
国立国際医療研究センター病院 AMR臨床リファレンスセンター(厚生労働省委託事業)において、2019年から本格稼働した「J-SIPHE(ジェイサイフ)」*の最新データをもとに、日々臨床で取り組んでいる、当センター感染症医の森岡 慎一郎医師が、日本における薬剤耐性菌の現状について解説します。
新型コロナウイルスの裏で密かにその勢力を拡大しているのが、感染症治療の切り札である抗菌薬が効かない薬剤耐性(AMR)の問題です。今世界中で深刻化しており、日本でも2019年末に2種類の薬剤耐性菌による死亡者が、年間約8,000人を超えているという研究報告が発表され、現時点のCOVID-19による死亡者を上回る状況です。このように薬剤耐性菌は私たちの生活に着実に忍び寄っています。
*感染対策連携共通プラットフォーム「J-SIPHE(ジェイサイフ)」は、日本における薬剤耐性菌の現状を把握するためのシステムで、全国の医療機関における感染対策への取り組み、抗菌薬の使用状況、主な細菌や薬剤耐性菌の発生状況などを集約し、地域の医療機関で活用していくことを目的としています。 https://j-siphe.ncgm.go.jp
「J-SIPHE 年報」調査期間:2019年1月-12月(参加施設数:581、病床数中央値:340)

国立国際医療研究センター病院 国際感染症センター 総合感染症科
医療教育部門 副部門長 AMR臨床リファレンスセンター
2005年 浜松医科大学卒業 聖隷浜松病院 静岡県立静岡がんセンター 在沖米国海軍病院などを経て
2017年 国立国際医療研究センター 国際感染症センター医員
2019年 同センター 医療教育部門副部門長
《サマリー》
- 発生数が多いのはMRSAと薬剤耐性大腸菌-病院外で拡大の可能性
→ありふれた菌が薬剤耐性菌に!治る病気が治らない… - 命を脅かす薬剤耐性菌の「血流感染」“時間との勝負”になることも
→早急に対処しないと命に関わる!急激に悪化し治療が困難に - 「悪魔の耐性菌」も発生!怖い薬剤耐性菌が続出
→最後の切り札といわれる抗菌薬がまったく効かない、まさに“悪魔の耐性菌” - 日本でも、薬剤耐性菌の検出が珍しくない
→20年前は珍しかった薬剤耐性菌も、今では頻繁に検出している… - 高齢者施設や医療機関の正しい知識不足が課題
→まずは薬剤耐性を知ることから始める
【臨床現場から】森岡医師が出遭った 恐ろしい薬剤耐性菌
元気な働き盛りの男性が、あっという間に重症化し命を落とす

- 発生数が多いのはMRSAと薬剤耐性大腸菌 -病院外で拡大の可能性
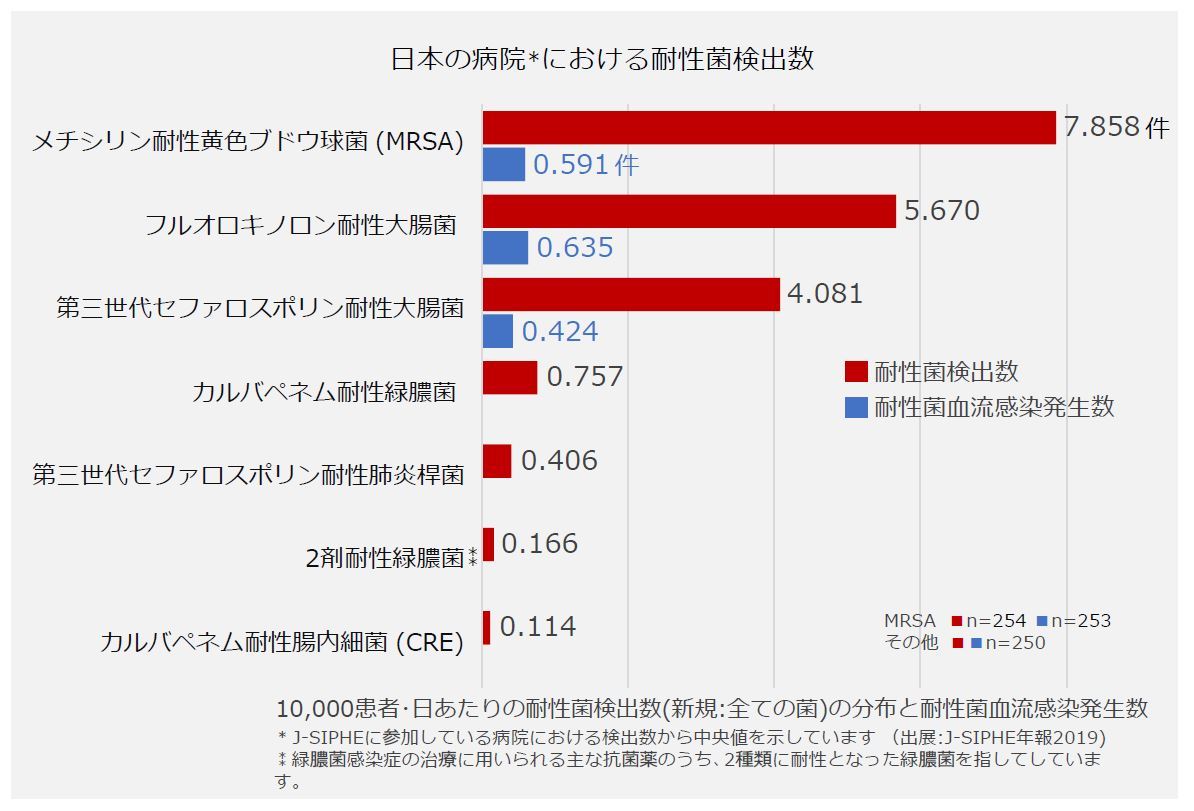
グラフはJ-SIPHEに参加している病院で検出された薬剤耐性菌です。メシチリン耐性黄色ブドウ球菌 (MRSA)が最も多く、続いてフルオロキノロン耐性大腸菌、第三世代セファロスポリン耐性大腸菌です。
黄色ブドウ球菌はありふれた皮膚の「常在菌」です。しかし、ケガや点滴の際に、皮膚から体内へ入って菌が増殖し感染症を起こすことがあります。肺や心臓など命に関わる臓器に炎症が及ぶこともあり、薬剤耐性菌であるMRSAはいっそう治療が困難になります。さらに、しっかりと治療してもある一定の割合で再発することがわかっています。
大腸菌も尿路感染等で膀胱や腎臓などに感染し炎症を起こすことがあり、薬剤耐性菌の感染となると治療が困難になり入院が長引きます。
これらの薬剤耐性菌は病院内での感染だけではなく、外来患者や新規の入院患者からも検出されます。院内感染だけでなく病院外にすでに広がっているということです。
- 命を脅かす薬剤耐性菌の「血流感染」 “時間との勝負”になることも
細菌の感染で重症となる病気のひとつは「血流感染」です。血流に細菌が入り込むと、その細菌が全身に回り、多臓器不全を起こして命に関わることがあります。大腸菌などグラム陰性桿菌の仲間は、血流感染するとエンドトキシンというリポ多糖体が放出されることで血管が開き、急激に血圧が低下することがあります。この場合、早急に対処しないと命に関わります。時間との勝負でありながら、大腸菌が薬剤耐性をもっていると、治療が難航してしまいます。しかも、2種類以上の薬剤耐性を持っていることもあり、現場の医師を悩ませることになります。効かない抗菌薬を投与しても治療にならないため、現場の医師たちには、薬剤耐性菌の深い知識と的確な判断が必要とされています。
- 「悪魔の耐性菌」も発生!怖い薬剤耐性菌が続出
黄色ブドウ球菌や大腸菌に続いて多く検出されるのはカルバペネム耐性緑膿菌です。主に水回りやシンクに棲む菌で、健康な人には病気を起こすことはありません。しかし、高齢者や治療中で免疫力が落ちている人だと感染症を発症することがあります。しかも、大腸菌と同様に血流感染を起こすと重症化しやすいグラム陰性桿菌の仲間です。緑膿菌はもともと抗菌薬が効きにくい厄介な菌で、薬剤耐性菌となるとさらに治療が困難になります。次に多いのは重症化しやすいグラム陰性桿菌の仲間で、第三セファロスポリン耐性肺炎桿菌です。名前に「肺炎」とありますが、肺炎だけでなく大腸菌と同様にさまざまな感染症を起こします。複数の抗菌薬が効かない多剤耐性菌も既に検出されています。
さらに、米国疾病予防センター(CDC)が「悪魔の耐性菌」と呼び、世界的な脅威とされるカルバペネム耐性腸内細菌科細菌も検出されています。感染症の治療は「第一選択薬」が効かないと第二、第三と抗菌薬を変えて治療することがあります。最後の切り札といわれる「カルバペネム系」の抗菌薬が効かない、まさに悪魔の薬剤耐性菌です。
- 日本でも、薬剤耐性菌の検出が珍しくない
20年前までは、大病院でも薬剤耐性菌の検出は希なことでした。しかし近年、中小の病院でも薬剤耐性菌の検出が珍しいことではなくなりました。しかし、現場の医師がそれらの治療に慣れているとは限りません。やはり薬剤耐性菌が確認されると、抗菌薬の選択の難しさ、院内感染の防止などさまざまな負担がかかります。
今後さらなる広がりを見せれば WHOの警告のように、がんによる死亡者数よりも増えることは、想像できるほどです。
- 高齢者施設や医療機関の適切な知識が課題
薬剤耐性は一般的になじみが薄くわかりにくい側面があります。しかし、医療機関だけでなく高齢者施設などでも薬剤耐性菌拡大を防ぐための対策を進めていくことが重要であり、今後の課題となっています。健常者であっても、いつ被害に遭うかわかりません。
今、医療従事者だけでなく、多くの人が薬剤耐性の拡大を防ぐ知識や対策をとることが求められています。まずは薬剤耐性菌の現状を知ることから始めてみてはいかがでしょうか?
【臨床現場から】森岡医師が出遭った 恐ろしい薬剤耐性菌
元気な働き盛りの男性が、あっという間に重症化し命を落とす
薬剤耐性菌の恐ろしさを目の当たりにしたのは、昨年入院された60代の男性の患者さんです。男性は仕事で海外へ行き、渡航先で足にケガをして現地で入院しました。帰国後、近くの病院に入院しましたが、多剤耐性アシネトバクターの感染が判明し転院してきました。その直後は元気でしたが、血流へ感染し「菌血症」を起こし、あっという間に亡くなってしまいました。薬剤耐性菌というのは働き盛りの元気な人の命を奪う、恐ろしい菌であることを改めて実感しました。
患者さんの血液培養検査で薬剤耐性菌が発見されることは珍しくありません。週に数回はあるといっても過言ではなく、先輩医師にこの話をすると頻度の高さに驚かれます。多くは大腸菌の薬剤耐性菌で尿路感染症(腎盂腎炎など)で検出されます。また、黄色ブドウ球菌の薬剤耐性菌も週に1回程度検出され、日本の「二大耐性菌」が臨床の現場でも実際に多いと感じています。
【コラム】薬剤耐性菌の名前
「薬剤耐性菌は名前が長くてわかりにくい」と思っていませんか?
感染症を起こす菌の前に耐性を示す抗菌薬の名前がついているため、耳慣れない名前になってしまうのです。同じ大腸菌でも効かない抗菌薬の種類によって違う名前になります。さらに「ESBL産生菌」など、耐性を示す方法で分類されることもあり、混乱を生じます。
日本に多いのは、薬剤耐性がある「黄色ブドウ球菌」と「大腸菌」と覚えておくといいかもしれません。どちらもありふれた「常在菌」だからこそ、抗菌薬の不適切な使用で薬剤耐性を得てしまうので注意しましょう。
《忍び寄るAMR問題 国連が「2050年にはAMRで年1000万人が死亡する事態」と警告》
AMRとは?
AMR(Antimicrobial Resistance:薬剤耐性)とは、本来なら効果があるはずの抗菌薬が効かない、もしくは効きにくくなることです。抗菌薬とは細菌などの微生物が増えるのを抑えたり殺したりする薬です。抗生物質とも言われます。抗菌薬を使用すると、微生物はさまざまな手段で薬から逃げ延びようとし、その結果、抗菌薬が効きにくい薬剤耐性を生じることがあります。体内で増殖した薬剤耐性菌は、人だけでなく、動物や環境にも広がることがあります。
AMRは世界が抱える大きな問題
国連は昨年4月に、このまま何も対策をとらなければ2050年までにAMRによって年に1000万人が死亡する事態となり、がんによる現在の死亡者数を超え、経済的にも08~09年の金融危機に匹敵する破壊的なダメージを受けるおそれがあると警告しました。*本来なら治療可能な病気が、薬が効かないために人が亡くなっていくのは、本当に辛いことです。そうならないために、一人ひとりがAMRの問題に取り組むことが必要とされています。
今やAMRの問題は、人の健康だけでなく動物や環境にも目を配って取り組もうというワンヘルスの考え方に基づき、畜産、水産、農業など各分野で抗菌薬の使用の見直しなどに取り組まれています。
* https://news.un.org/en/story/2019/04/1037471
No Time to Wait:Securing the future from drug-resistant infections
Report to the Secretary-General of the United Nations April 2019
AMR対策で私たちにできること
AMRが拡大した原因のひとつに、抗菌薬の不適切な使用があげられます。私たちにできることは、抗菌薬を正しく使用することと病気の感染を予防することです。風邪やインフルエンザなどウイルス性の疾患には、抗菌薬は効きません。医療機関にかかって薬を出されないと不安になるかもしれませんが、医師が抗菌薬はいらないと判断したら、それに従うことがAMR対策になります。そして、処方された場合は医師の指示に従いきちんとのむことが重要です。抗菌薬を正しく使用するとともに、感染症にかからないこと、また人にも感染させないという感染対策が抗菌薬の使用を減らし、AMR対策につながります。
私たちにできる AMR対策
●抗菌薬を正しく使う
かぜに抗菌薬は効きません。抗菌薬が必要かな?と思ったら、自己判断で薬を服用せず、医療機関にかかり医師の指示に従いましょう。抗菌薬をとっておいたり、人にあげたり、もらったりするのはやめましょう。
●感染対策
・手洗い
手洗いは感染対策の基本です。外から帰ったとき、トイレの後、食事前などはしっかり手洗いをしましょう。
・咳エチケット
咳やくしゃみが出るときはマスクをして飛沫が飛ばないようにしましょう。マスクがない時は、ハンカチや袖の内側などで鼻と口を覆いましょう。
・ワクチン
ワクチンで防げる病気があります。必要なワクチンを適切な時期に打ちましょう。
感染を広げないことが大切です。感染症で症状(のどの痛み、咳、鼻水、発熱など)がある時は外出を控えましょう。